Sistema de Salud y Costos Económicos
Los sistemas de salud son vitales para el bienestar social, pero encaran una presión económica creciente. El avance tecnológico, el envejecimiento poblacional y las enfermedades crónicas impulsan un gasto sanitario insostenible. Esta escalada de costos genera desafíos significativos para la sostenibilidad, el acceso y la equidad. Analizar esta intrínseca relación entre salud y sus implicaciones económicas es crucial para buscar soluciones que garanticen la viabilidad y calidad de los servicios.
El Desafío Económico de los Sistemas de Salud y sus Costos Crecientes
Los sistemas de salud a nivel global enfrentan una compleja interacción entre la necesidad imperante de proporcionar atención médica de calidad a sus poblaciones y la creciente presión de los costos económicos asociados. Esta dinámica no solo impacta la sostenibilidad fiscal de los gobiernos, sino que también determina la equidad en el acceso a los servicios, la innovación tecnológica y la resiliencia ante crisis sanitarias, obligando a una constante búsqueda de equilibrios entre la inversión social y la eficiencia presupuestaria para garantizar el bienestar público sin comprometer la viabilidad económica a largo plazo.
Fuentes de Financiación de los Sistemas de Salud
La forma en que se financian los sistemas de salud es crucial para su operatividad y accesibilidad, variando significativamente entre países y modelos, lo que define quién asume el costo de la atención médica.
- Impuestos Generales: En muchos sistemas de salud universales, la atención se financia principalmente a través de impuestos progresivos, donde el estado recauda fondos para proveer servicios a todos los ciudadanos, como el modelo Beveridge.
- Seguros de Salud (Sociales o Privados): Otros sistemas se basan en contribuciones obligatorias a seguros de salud (modelo Bismarck), o en seguros privados voluntarios, donde los individuos o empleadores pagan primas para cubrir los gastos médicos.
- Pagos Directos (Gasto de Bolsillo): Una parte significativa de los costos puede ser asumida directamente por el paciente en el punto de servicio, lo que puede ser una barrera importante para el acceso, especialmente en países de bajos ingresos o con sistemas híbridos.
Impacto de los Costos en el Acceso a la Salud
Los altos costos en los sistemas de salud pueden generar barreras significativas que impiden a las personas recibir la atención necesaria, exacerbando las desigualdades y comprometiendo la salud pública en general.
- Exclusión de Servicios: Pacientes con recursos limitados o sin cobertura adecuada a menudo se ven forzados a posponer tratamientos o a renunciar a ellos, lo que puede derivar en condiciones de salud más graves y costosas a largo plazo.
- Deuda Médica: Un acceso deficiente a seguros o servicios asequibles puede llevar a que los individuos acumulen deudas médicas insostenibles, lo que tiene un impacto devastador en sus finanzas personales y su bienestar general.
- Inequidad Social: Las disparidades en los costos y la cobertura crean una marcada inequidad en el acceso, donde las poblaciones más vulnerables son las más afectadas, profundizando la brecha entre diferentes estratos socioeconómicos.
Factores que Impulsan el Aumento de Costos Sanitarios
Diversos elementos estructurales y demográficos contribuyen al incremento sostenido de los gastos en los sistemas de salud a nivel mundial, presentando retos complejos para su sostenibilidad.
- Avances Tecnológicos y Farmacéuticos: La aparición constante de nuevas tecnologías de diagnóstico y tratamiento, así como medicamentos innovadores y de alto costo, impulsa significativamente los presupuestos sanitarios, aunque mejoren la calidad de vida.
- Envejecimiento de la Población: El aumento de la esperanza de vida global conlleva una mayor proporción de personas mayores, quienes requieren con frecuencia atención para enfermedades crónicas y cuidados de larga duración, elevando la demanda de servicios.
- Enfermedades Crónicas: La creciente prevalencia de enfermedades crónicas como la diabetes, hipertensión o enfermedades cardíacas, que demandan manejo y seguimiento continuo, representa una carga económica substancial para los sistemas de salud.
Estrategias para la Contención de Costos
Para mantener la viabilidad de los sistemas de salud, es fundamental implementar medidas que permitan controlar y optimizar el gasto sin comprometer la calidad ni el acceso a los servicios.
- Medicina Preventiva y Promoción de la Salud: Invertir en programas de prevención de enfermedades y en la promoción de estilos de vida saludables reduce la incidencia de condiciones que requieren tratamientos costosos y complejos en el futuro.
- Gestión Eficiente de Recursos: La optimización de la infraestructura hospitalaria, el uso racional de medicamentos y la planificación adecuada del personal sanitario son cruciales para evitar el despilfarro y maximizar la eficiencia operativa.
- Negociación de Precios y Compras Centralizadas: Los gobiernos y las aseguradoras pueden lograr mejores acuerdos con la industria farmacéutica y de dispositivos médicos mediante la negociación de precios a gran escala o la compra centralizada, reduciendo los costos de adquisición.
Consecuencias Macroeconómicas de los Altos Costos en Salud
Los elevados gastos en salud no solo afectan a los individuos, sino que también tienen ramificaciones significativas en la economía de un país, influyendo en la productividad y la competitividad.
- Presión Fiscal y Deuda Pública: El sostenido aumento de los costos sanitarios ejerce una creciente presión sobre los presupuestos estatales, lo que puede llevar a recortes en otras áreas de inversión pública o al aumento de la deuda nacional.
- Competitividad Empresarial: Para las empresas, especialmente en sistemas donde asumen una parte de los costos de seguros de salud para sus empleados, los altos gastos pueden afectar su competitividad, reduciendo márgenes de beneficio o la capacidad de inversión.
- Impacto en la Productividad y el Desarrollo: La falta de acceso asequible a la atención médica puede resultar en una población menos saludable y productiva, con un mayor ausentismo laboral y una menor capacidad de innovación, afectando el desarrollo económico a largo plazo.
¿Qué relación existe entre la economía y la salud?

La relación entre la economía y la salud es intrínseca y bidireccional, formando un ciclo donde una influye directamente en la otra. Una economía robusta y estable puede invertir más en infraestructura de salud, educación, nutrición y saneamiento, lo que se traduce en una población más sana y productiva. A su vez, una población con buena salud es un motor esencial para el crecimiento económico, ya que reduce el absentismo laboral, incrementa la eficiencia, fomenta la innovación y disminuye los gastos asociados a enfermedades crónicas y tratamientos costosos. Por el contrario, una economía débil o una crisis de salud pública pueden afectar detrimentalmente el bienestar y la capacidad productiva de una nación.
Impacto de la salud en la productividad económica
Cuando una población goza de buena salud, su capacidad para contribuir a la economía aumenta significativamente. La buena salud reduce el número de días de enfermedad, aumenta la longevidad productiva y permite a los individuos participar activamente en el mercado laboral y educativo. La inversión en salud pública no solo previene enfermedades, sino que también fortalece el capital humano de una nación, elevando la productividad y la competitividad a nivel global.
- Las enfermedades crónicas y agudas pueden llevar a la pérdida de días de trabajo y a una disminución de la eficiencia, impactando negativamente la producción.
- Una población sana es más propensa a adquirir nuevas habilidades y a innovar, lo que impulsa el crecimiento económico a largo plazo.
- La reducción de la carga de enfermedades libera recursos que pueden ser reinvertidos en otros sectores productivos de la economía.
Influencia de la economía en los determinantes de la salud
El estado de la economía de un país tiene un impacto directo y profundo en los determinantes sociales de la salud, que son las condiciones en las que las personas nacen, crecen, viven, trabajan y envejecen. Un alto nivel de desarrollo económico puede proporcionar acceso a mejores servicios de salud, educación de calidad, viviendas seguras, agua potable y saneamiento adecuado, todos ellos factores cruciales para el bienestar de la población. Por el contrario, la recesión económica puede exacerbar las desigualdades en salud.
- Un ingreso estable y suficiente permite a las personas acceder a alimentos nutritivos, atención médica preventiva y entornos de vida seguros.
- La inversión económica en educación y programas de salud pública mejora la alfabetización en salud y promueve comportamientos saludables.
- Las fluctuaciones económicas pueden afectar el acceso a la atención médica, especialmente en sistemas donde predominan los seguros privados o el copago.
Costos económicos de la enfermedad y beneficios de la inversión en salud
Las enfermedades y las condiciones de salud deficientes imponen una carga económica considerable a los individuos, las familias y los sistemas de salud nacionales. Estos costos incluyen gastos directos como tratamientos médicos, medicamentos y hospitalizaciones, así como costos indirectos derivados de la pérdida de productividad, la discapacidad y la mortalidad prematura. Sin embargo, la inversión estratégica en salud, especialmente en prevención y promoción, puede generar retornos económicos significativos al reducir estas cargas.
- El tratamiento de enfermedades crónicas no transmisibles (como la diabetes o las enfermedades cardíacas) representa una parte sustancial del gasto sanitario global.
- La prevención de enfermedades infecciosas a través de vacunación y saneamiento puede evitar epidemias que paralizan la actividad económica.
- Programas de bienestar laboral que mejoran la salud de los empleados pueden disminuir el absentismo y aumentar la moral y la productividad, generando ahorros para las empresas.
La salud como capital humano y su rol en el desarrollo
La salud es a menudo vista como una forma de capital humano, es decir, el conjunto de habilidades, conocimientos y atributos que contribuyen a la productividad de una persona. Una población saludable es un activo fundamental para el desarrollo económico y social de un país. Las inversiones en salud no son solo gastos, sino que representan inversiones estratégicas en el potencial humano que pueden generar dividendos a largo plazo en forma de innovación, crecimiento y estabilidad social.
- El acceso a servicios de salud prenatal y postnatal, así como la nutrición temprana, son cruciales para el desarrollo cognitivo y físico de los niños, formando la base del capital humano futuro.
- Las inversiones en salud pública, como programas de inmunización y control de enfermedades, permiten que las personas alcancen su pleno potencial educativo y laboral.
- Un capital humano saludable es más adaptable a los cambios económicos y tecnológicos, lo que es vital para la resiliencia y el crecimiento sostenible.
Desigualdades socioeconómicas y disparidades en salud
Existe una correlación directa entre el estatus socioeconómico y los resultados de salud. Las poblaciones con menores ingresos, menor nivel educativo y empleos menos seguros a menudo experimentan mayores tasas de enfermedades crónicas, menor esperanza de vida y acceso limitado a servicios de salud de calidad. Estas disparidades en salud no solo son una cuestión de justicia social, sino que también tienen repercusiones económicas negativas al limitar la participación de una parte de la población en la economía y aumentar la carga sobre los sistemas de bienestar.
- Las comunidades con bajos recursos económicos suelen enfrentar peores condiciones ambientales y menor acceso a alimentos saludables, lo que afecta su salud.
- La falta de seguro médico o la incapacidad para pagar la atención puede resultar en un diagnóstico tardío y tratamientos menos efectivos para grupos vulnerables.
- Abordar las disparidades en salud requiere políticas económicas y sociales integrales que mejoren el acceso a la educación, el empleo y los servicios de salud para todos.
¿Qué es un sistema de costos en salud?
Un sistema de costos en salud es una metodología integral y un conjunto de herramientas diseñadas para identificar, medir, analizar y controlar los gastos asociados a la provisión de servicios, tratamientos y operaciones dentro de una organización sanitaria. Su propósito fundamental es ofrecer información financiera precisa y detallada que permita la toma de decisiones estratégicas, la optimización de recursos y la mejora de la eficiencia operativa y la sostenibilidad económica en el complejo entorno del cuidado de la salud.
Objetivos Clave de un Sistema de Costos en Salud
Un sistema de costos en el sector salud se establece con múltiples objetivos orientados a mejorar la gestión y la eficiencia. Busca proporcionar una visión clara de dónde se invierten los recursos, permitiendo a los gestores tomar decisiones informadas sobre la asignación de presupuestos y la mejora de procesos.
- Identificar y cuantificar el gasto real por cada servicio, procedimiento o paciente, revelando el costo directo e indirecto de la atención.
- Facilitar la toma de decisiones estratégicas sobre precios, cartera de servicios y expansión, asegurando la viabilidad económica.
- Optimizar la asignación de recursos y la eficiencia operativa, eliminando desperdicios e identificando áreas de mejora en los flujos de trabajo.
- Apoyar la negociación con aseguradoras, entidades financiadoras y proveedores, basándose en costos transparentes y justificados.
Componentes Fundamentales de un Sistema de Costos
Para operar eficazmente, un sistema de costos en salud requiere la integración de diversos elementos que permitan capturar, procesar y analizar la información financiera de manera estructurada. Estos componentes son esenciales para desglosar los gastos y atribuirlos correctamente a las actividades y servicios prestados.
- Definición de centros de costo: Agrupaciones lógicas de actividades o departamentos (ej., urgencias, quirófano, hospitalización) donde se acumulan los gastos.
- Establecimiento de unidades de costo: Métricas específicas para medir la producción de un servicio (ej., cama-día, consulta médica, procedimiento quirúrgico).
- Métodos de asignación y prorrateo de costos: Técnicas para distribuir los costos indirectos o comunes entre los diferentes centros o servicios de forma equitativa.
- Herramientas de recopilación y análisis de datos: Sistemas informáticos y software especializado para registrar transacciones, procesar información y generar reportes financieros.
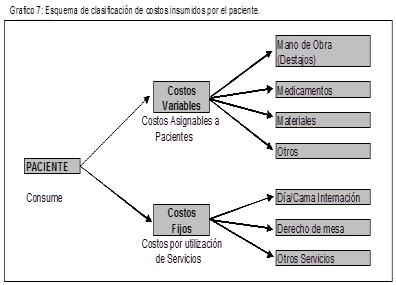
Tipos de Costos Relevantes en el Sector Salud
La comprensión de los diferentes tipos de costos es crucial para cualquier sistema de gestión de costos en salud, ya que permite un análisis más granular y una mejor toma de decisiones sobre la asignación de recursos y la fijación de tarifas. Estos se clasifican según su relación con el volumen de actividad o su directa atribución a un servicio.
- Costos Directos: Son aquellos gastos que pueden ser directamente atribuidos y medidos en relación con un servicio, paciente o procedimiento específico (ej., medicamentos, insumos médicos, salario del personal asistencial involucrado).
- Costos Indirectos: No pueden ser directamente asociados a un servicio particular, pero son necesarios para la operación general de la institución (ej., alquiler de instalaciones, servicios públicos, salarios del personal administrativo, depreciación de equipos generales).
- Costos Fijos: Son gastos que permanecen constantes independientemente del volumen de servicios prestados dentro de un rango relevante de actividad (ej., salarios del personal directivo, seguros, arrendamientos).
- Costos Variables: Aquellos que cambian en proporción directa al volumen de servicios o la actividad generada (ej., materiales descartables usados por procedimiento, energía consumida por equipos de diagnóstico según su uso).
Beneficios de la Implementación de un Sistema de Costos
La adopción de un sistema de costos robusto en una organización de salud conlleva una serie de ventajas significativas que impactan positivamente en su gestión financiera, operativa y estratégica. Permite pasar de una gestión reactiva a una proactiva, basada en datos.
- Mejora la rentabilidad y sostenibilidad financiera al identificar ineficiencias y áreas de optimización de gastos.
- Permite la identificación de ineficiencias y áreas de mejora en los procesos clínicos y administrativos, llevando a una mayor productividad.
- Facilita la justificación de tarifas y la negociación de contratos con aseguradoras y entidades gubernamentales, basados en costos reales y transparentes.
- Promueve la rendición de cuentas y la transparencia en el uso de fondos, tanto interna como externamente, fortaleciendo la confianza.
Desafíos Comunes en la Gestión de Costos en Salud
A pesar de sus beneficios, la implementación y el mantenimiento de un sistema de costos en el sector salud enfrentan desafíos únicos debido a la complejidad de la industria, la diversidad de los servicios y la naturaleza de la información. Superarlos requiere un compromiso organizacional y una estrategia bien definida.
- La complejidad y heterogeneidad de los servicios y las trayectorias de los pacientes, lo que dificulta la estandarización de los costos.
- La integración de datos de múltiples sistemas de información (clínicos, administrativos, financieros) que a menudo no están diseñados para interoperar.
- La resistencia al cambio por parte del personal asistencial y administrativo, que puede percibir la medición de costos como una carga adicional o una amenaza.
- La necesidad de capacitación continua para el personal involucrado en la recolección, análisis y uso de la información de costos, para garantizar su precisión y utilidad.
¿Cuáles son los 4 modelos del sistema de salud?

Los cuatro modelos principales del sistema de salud que se identifican globalmente son el Modelo Beveridge, el Modelo Bismarck, el Modelo de Seguro Nacional de Salud y el Modelo de Mercado o de Pago Directo. Cada uno de estos sistemas difiere fundamentalmente en cómo se financian los servicios de salud, quién los provee y cómo se organiza el acceso para la población, reflejando distintas filosofías sobre el rol del estado y el mercado en la atención médica.
El Modelo Beveridge: Acceso Universal y Financiación Pública
El Modelo Beveridge, nombrado por William Beveridge, se caracteriza por ser un sistema de salud universal y público, donde el acceso a la atención médica se considera un derecho fundamental. Su financiación proviene principalmente de los impuestos generales recaudados por el estado, lo que le permite ofrecer servicios de salud a prácticamente toda la población sin costos directos en el punto de uso. El estado es el dueño y operador de la mayoría de las instalaciones y emplea a la mayoría del personal médico.
- Financiación: Se basa en impuestos generales, lo que lo hace altamente progresivo ya que la contribución es proporcional a la renta.
- Provisión: Los servicios son mayoritariamente públicos y estatales, incluyendo hospitales y clínicas, con médicos que suelen ser empleados del gobierno.
- Acceso: Ofrece cobertura universal a todos los ciudadanos, independientemente de su capacidad de pago o estatus laboral.
- Ejemplos: Países como el Reino Unido (NHS), España, Italia y los países nórdicos.
El Modelo Bismarck: Contribuciones Sociales y Autonomía de Proveedores
El Modelo Bismarck, origen en Otto von Bismarck en Alemania, se fundamenta en un sistema de seguro social obligatorio financiado por las contribuciones conjuntas de empleados y empleadores. Si bien la financiación es social, la provisión de servicios de salud tiende a ser una mezcla de entidades públicas y privadas, con una mayor autonomía de los proveedores. Los fondos de seguros son entidades no lucrativas que compiten por los asegurados, pero operan bajo una regulación estatal estricta.
- Financiación: Basada en contribuciones obligatorias sobre la nómina por parte de empleadores y empleados.
- Provisión: Predominan las entidades privadas y semiautónomas que prestan servicios, aunque reguladas, y los médicos pueden ser trabajadores autónomos o parte de clínicas privadas.
- Acceso: La cobertura está ligada a la afiliación a fondos de seguros, pero suele ser extensiva y universal para la mayoría de la población trabajadora y sus familias.
- Ejemplos: Países como Alemania, Francia, Bélgica, Japón y Suiza.
El Modelo de Seguro Nacional de Salud: Un Híbrido de Éxito
El Modelo de Seguro Nacional de Salud es a menudo considerado un híbrido que combina elementos del Beveridge y el Bismarck. La financiación se realiza a través de impuestos y/o primas obligatorias, pero la provisión de servicios se mantiene predominantemente privada, aunque los proveedores negocian tarifas y operan bajo la supervisión de un pagador único nacional o regional. Este modelo busca lograr una cobertura universal con un sistema de pago simplificado y una gestión centralizada de los fondos.
- Financiación: Utiliza una combinación de impuestos generales y/o primas obligatorias que van a un fondo nacional único.
- Provisión: La mayoría de los hospitales y clínicas son privados, pero las tarifas se negocian y controlan centralmente por el pagador único.
- Acceso: Proporciona cobertura universal y equitativa a todos los ciudadanos, con listas de espera siendo un desafío potencial.
- Ejemplos: Países como Canadá, Corea del Sur y Taiwán.
El Modelo de Mercado y Pago Directo: Rol del Consumidor y Desafíos
El Modelo de Mercado o de Pago Directo es el menos organizado y más descentralizado de los cuatro, caracterizado por una intervención estatal mínima. La atención médica es vista como un bien de consumo y se adquiere principalmente a través de pagos directos (out-of-pocket) por parte de los individuos o mediante seguros privados. Esto conduce a una dependencia significativa de la capacidad de pago y a menudo resulta en grandes desigualdades en el acceso a los servicios de salud para aquellos con bajos ingresos o sin seguro.
- Financiación: Basada en pagos directos de los pacientes por los servicios recibidos y seguros privados que eligen adquirir.
- Provisión: Predominantemente privada, con hospitales y médicos operando como empresas con fines de lucro.
- Acceso: Depende fuertemente de la capacidad económica de cada individuo, llevando a disparidades significativas en la calidad y oportunidad de la atención.
- Ejemplos: Estados Unidos (antes de la ACA y todavía en gran medida) y muchos países en desarrollo donde los sistemas públicos son insuficientes.
Ventajas y Desafíos Comunes de los Sistemas de Salud
Aunque cada modelo tiene su propia estructura y principios, todos los sistemas de salud buscan equilibrar la eficiencia, la equidad y la calidad de la atención. Los modelos con financiación pública (Beveridge, Seguro Nacional) tienden a priorizar la equidad en el acceso y la contención de costos globales, mientras que los modelos más orientados al mercado (Bismarck, Pago Directo) pueden ofrecer mayor elección al paciente y estimular la innovación, pero a menudo con riesgos de desigualdad. Un desafío común a todos es el envejecimiento de la población y el aumento de los costos de las nuevas tecnologías médicas.
- Equidad vs. Eficiencia: Los sistemas universalistas buscan igualdad en el acceso, mientras que los de mercado pueden fomentar la innovación y eficiencia pero a costa de la equidad.
- Contención de Costos: Todos los modelos enfrentan el reto de controlar el crecimiento exponencial del gasto sanitario debido a la demografía y los avances tecnológicos.
- Acceso y Listas de Espera: Mientras algunos modelos aseguran el acceso universal, pueden generar listas de espera para ciertos procedimientos o especialistas.
- Calidad y Elección: La calidad puede variar, y la elección de proveedores es a menudo mayor en los sistemas orientados al mercado, aunque limitada por la capacidad de pago.
- Sostenibilidad: La financiación a largo plazo y la capacidad de adaptarse a nuevas necesidades sanitarias son preocupaciones transversales para todos los sistemas.
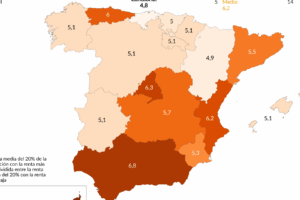
¿Quién paga el sistema sanitario en España?

El sistema sanitario en España, conocido como el Sistema Nacional de Salud (SNS), se financia principalmente a través de los Presupuestos Generales del Estado. Esto significa que los fondos provienen en su gran mayoría de los impuestos pagados por los ciudadanos, tanto directos (como el IRPF) como indirectos (como el IVA y los impuestos especiales). Aunque los servicios sanitarios públicos son en su mayoría gratuitos en el punto de uso para los residentes, su sostenimiento depende de la contribución colectiva de la sociedad a través del sistema fiscal.
¿Cuáles son las principales fuentes de financiación del SNS?
La financiación del Sistema Nacional de Salud (SNS) en España proviene fundamentalmente de las arcas públicas, es decir, de los ingresos fiscales del Estado. Estos ingresos se nutren de la actividad económica del país y de las contribuciones de ciudadanos y empresas, lo que permite al Estado destinar una parte significativa a la sanidad pública.
- El Impuesto sobre la Renta de las Personas Físicas (IRPF) es una de las mayores fuentes, gravando los ingresos de los trabajadores y pensionistas.
- El Impuesto sobre el Valor Añadido (IVA), que se aplica al consumo de bienes y servicios, constituye otra parte sustancial de la recaudación.
- Los Impuestos Especiales, que gravan productos como el alcohol, el tabaco o los hidrocarburos, también contribuyen a los fondos generales.
- El Impuesto de Sociedades, abonado por las empresas sobre sus beneficios, completa las principales vías de financiación pública.
¿Pagan los ciudadanos directamente por los servicios sanitarios?
Los ciudadanos en España no suelen realizar pagos directos por cada consulta médica, ingreso hospitalario o intervención quirúrgica en la sanidad pública, ya que el sistema se basa en el principio de acceso universal y gratuidad en el punto de uso para los asegurados y sus beneficiarios. Sin embargo, esta «gratuidad» es posible gracias a las contribuciones fiscales previas de todos los contribuyentes.
- La atención en centros de salud y hospitales públicos es generalmente gratuita para quienes tienen derecho a ella.
- Existe un copago farmacéutico, lo que significa que los pacientes abonan un porcentaje del coste de los medicamentos recetados, variando este porcentaje según el nivel de renta, la condición de pensionista o si padecen ciertas enfermedades crónicas.
- Determinados servicios no cubiertos por la cartera básica del SNS, como la cirugía estética no reparadora o tratamientos dentales específicos (fuera de los servicios básicos y urgencias), sí pueden requerir un pago directo.
¿Qué papel juega la Seguridad Social en la financiación?
Históricamente, la financiación del sistema sanitario estuvo ligada a las cotizaciones a la Seguridad Social, pero esta relación ha evolucionado significativamente. Actualmente, la conexión directa entre las cotizaciones a la Seguridad Social y la financiación sanitaria es menor, aunque sigue existiendo una vinculación conceptual y en ciertos aspectos organizativos.
- Originalmente, la asistencia sanitaria se financiaba principalmente con las cotizaciones sociales de trabajadores y empresas.
- Desde 1999, la financiación del Sistema Nacional de Salud se ha desvinculado progresivamente de las cotizaciones a la Seguridad Social para basarse mayoritariamente en los Presupuestos Generales del Estado (es decir, los impuestos).
- Actualmente, las cotizaciones a la Seguridad Social se destinan principalmente a cubrir prestaciones económicas como pensiones de jubilación, invalidez, viudedad y orfandad, así como prestaciones por desempleo y maternidad/paternidad.
¿Existen otras formas de financiación complementarias?
Además de la financiación central a través de impuestos, el sistema sanitario español puede contar con otras fuentes de ingresos complementarias o paralelas, aunque su peso es minoritario en comparación con la aportación pública general. Estas vías buscan optimizar recursos o atender demandas específicas fuera del ámbito público.
- Algunas comunidades autónomas pueden acceder a fondos estructurales y de inversión europeos para proyectos específicos en el ámbito de la salud, como mejoras en infraestructuras o innovación tecnológica.
- Los ingresos por tasas o precios públicos por servicios no esenciales o por la atención a personas sin derecho a la asistencia pública (por ejemplo, turistas sin cobertura) también pueden generar una pequeña parte de los ingresos.
- La sanidad privada coexiste con la pública y se financia a través de seguros médicos privados, pagos directos de los usuarios o acuerdos con empresas. Esta opción es elegida por ciudadanos que buscan servicios complementarios o alternativos a los ofrecidos por el SNS.
¿Cómo se distribuyen los fondos a nivel autonómico?
El sistema sanitario español es un sistema descentralizado, lo que significa que la gestión y administración de los servicios de salud recae en las diecisiete Comunidades Autónomas y las ciudades autónomas de Ceuta y Melilla. Por tanto, la distribución de los fondos es un proceso clave que determina la capacidad de cada región para ofrecer atención sanitaria.
- El Estado central transfiere la mayor parte de los fondos para sanidad a las Comunidades Autónomas a través del sistema de financiación autonómica, que tiene en cuenta diversos criterios como la población ajustada por edad y otros indicadores de necesidad.
- Una vez recibidos los fondos, cada Comunidad Autónoma es responsable de la gestión directa de su presupuesto sanitario, decidiendo la asignación de recursos para sus hospitales, centros de salud, personal, equipamiento y programas de salud específicos.
- Esta descentralización implica que, si bien la financiación proviene de una fuente común, la organización y la priorización de los servicios pueden variar ligeramente entre las distintas comunidades autónomas.
Preguntas Frecuentes
¿Cuáles son los principales modelos de sistemas de salud a nivel global?
Los sistemas de salud se clasifican generalmente en modelos como el Beveridge (financiado por impuestos y provisión pública, como en el Reino Unido), el Bismarck (seguro social obligatorio basado en contribuciones de empleadores y empleados, como en Alemania), el Nacional de Seguro de Salud (aseguradores privados pero pago del gobierno, como en Canadá) y el modelo de mercado privado (predominantemente privado con poca regulación, como parcialmente en Estados Unidos). Cada uno tiene implicaciones significativas en el acceso, la calidad y la equidad.
¿Cómo afectan los costos de la atención médica a las economías nacionales?
Los elevados costos de la atención médica pueden representar una carga sustancial para las economías nacionales, desviando recursos que podrían destinarse a otras áreas como educación o infraestructura. Un gasto excesivo en salud puede conducir a déficits fiscales, aumentar la deuda pública y reducir la competitividad económica de un país al imponer costos significativos a las empresas y a los ciudadanos, impactando directamente en el bienestar social y la productividad general.
¿Qué factores contribuyen al aumento de los costos en los sistemas de salud?
El aumento de los costos en los sistemas de salud se debe a múltiples factores, incluyendo el envejecimiento de la población y el incremento de enfermedades crónicas, el avance tecnológico y el uso de tratamientos innovadores pero caros, el aumento de los precios de los medicamentos y equipos, la demanda creciente de servicios sanitarios, la ineficiencia administrativa y la falta de énfasis en la prevención, lo que lleva a tratamientos más costosos en etapas avanzadas.
¿Qué estrategias se implementan para controlar los gastos en salud?
Para controlar los gastos en salud, se implementan diversas estrategias como la promoción de la salud y la prevención de enfermedades para reducir la necesidad de tratamientos costosos, la negociación de precios con proveedores de medicamentos y equipos, la optimización de la gestión hospitalaria, el fomento de la atención primaria y ambulatoria frente a la hospitalaria, la regulación de precios, la búsqueda de eficiencias operativas y la evaluación de tecnologías sanitarias para asegurar su costo-efectividad.